La Secretaría de Salud emitió este día una alerta por el aumento de casos de lepra, enfermedad producida por la bacteria Mycobacterium leprae, en 12 municipios del país.
De acuerdo al reporte de la semana epidemiológica 29, que comprende del 16 al 22 de julio, actualmente 28 estados registran 300 contagiados en tratamiento.
Los municipios con una alta presencia son:
*Tuxcacuesco, San Sebastián del Oeste y San Cristóbal de la Barranca, en Jalisco.
*Nocupétaro y Nuevo Urecho, en Michoacán.
*Tlaltizapan, en Morelos.
*Lampazos, en Nuevo León.
*El Espinal, Santiago Niltepec y San Miguel Chimalapa, en Oaxaca.
*Choix, en Sinaloa.
*y Tunkas, en Yucatán.
Pero también hay presencia en Baja California, Coahuila, Colima, Chiapas, Guanajuato, Guerrero, Morelos, Nayarit, Oaxaca, Quintana Roo, San Luis Potosí, Sonora y Tamaulipas.
La lepra es un mal infeccioso que puede tardar varios años, de cinco a 20 años en manifestarse.
La especialista María del Rosario Morales, del Departamento de Microbiología y Parasitología de la Facultad de Medicina de la UNAM, refiere que es un padecimiento que produce estigma y discriminación para la persona enferma.
Ya que cuando se habla de un paciente con lepra se le imagina completamente deformado, y eso ocasiona que las familias oculten a los enfermos, refiere la académica universitaria.
Hay estadísticas que indican que la lepra impacta más a hombres que a mujeres, en una proporción de dos a uno; como es una infección de un periodo largo, se registra en adultos jóvenes, aunque las deformaciones se manifiestan en edades más avanzadas.
Se cree el mecanismo de transmisión se da cuando una persona inhala gotas de saliva de alguien infectado y al estar en contacto directo y prolongado con el enfermo.
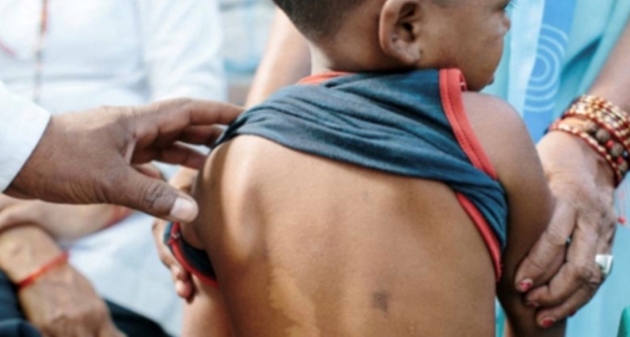
De acuerdo con la especialista, un síntoma de la enfermedad es una lesión dermatológica que aparece como única, hipopigmentada (más blanca que el resto de la piel) o rojiza, con bordes elevados, etcétera.
No obstante, “la clave está en la pérdida de sensibilidad en la región donde aparece esa mancha y en los márgenes que la rodean”.
En casos más graves limita la movilidad y deforma manos, pies, punta nasal y oídos.
A partir de esa sospecha se realizan estudios para establecer un diagnóstico correcto: clínico, histopatología (análisis del tejido), basiloscopia y de reacción inmune (lepromina), entre otros.
Morales Espinosa afirma que al ser curable es importante tratarla a tiempo con poliquimioterapia (es decir, tres medicamentos: clofazimina, dapsona y rifampicina) durante aproximadamente un año y medio, o hasta que se compruebe que la bacteria se eliminó.
La meta es evitar deformaciones o incapacidades de la persona debido a la destrucción de tejido, reabsorción de hueso, o reacción inflamatoria a consecuencia de la respuesta inmune al tratar de destruir al bacilo.
Una vez recibido el tratamiento, el paciente puede llevar una vida normal, abunda la experta.
En esta enfermedad existen factores genéticos, inmunológicos y sociales como el hacinamiento, contacto intradomiciliario prolongado con personas baciliferas los cuales contribuyen en el desarrollo de la enfermedad, y en ocasiones puede ser sistémica. PdC.